PGS. TS. Phạm Văn Bùi
SINH LÝ BỆNH
Theo hội Tiểu không kiểm soát quốc tế, tiểu không kiểm soát (TKKS), về phương diện vệ sinh và xã hội, là nước tiểu thoát ra ngoài không tự chủ mà người bệnh không thể chấp nhận được. Theo định nghĩa này, tuy không xem xét số lượng nước tiểu và số lần TKKS, nhưng phải chú ý đến chính hiện tượng thoát nước tiểu không tự chủ và cả chất lượng cuộc sống do rối loạn này gây ra.
Tiểu không kiểm soát có thể là một triệu chứng (bệnh nhân khai), một dấu hiệu (phát hiện một cách khách quan khi thăm khám) hay một tình huống (chứng minh bằng niệu động học). Thường gặp nhất là tiểu không kiểm soát qua niệu đạo; khi nước tiểu thoát ra ngoài qua một lỗ khác với miệng niệu đạo thì gọi là tiểu không kiểm soát ngoài niệu đạo (extraurethral incontinence).
Tiểu không kiểm soát không những ảnh hưởng tai hại đối với cá nhân mà còn gây ra những hậu quả về mặt kinh tế, xã hội. Một trong các nghiên cứu được thực hiện gần đây nhất bởi một nhóm các nhà nghiên cứu ở California đã cho thấy, chỉ trong năm 1995, ở Hoa kỳ, tiểu không kiểm soát đã chi tiêu khoảng 31 tỷ USD.
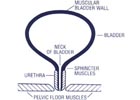
Sinh lý bệnh của hệ bàng quang–cơ thắt gồm hai giai đoạn: đổ đầy (tự chủ) và đi tiểu (tống xuất): tiểu không kiểm soát liên quan đến giai đoạn đổ đầy.
Để bảo đảm sự tự chủ, trong mọi lúc và mọi tình huống, áp lực trong niệu đạo phải lớn hơn áp lực trong bàng quang. Tiểu không kiểm soát sẽ xuất hiện khi sự tương quan áp lực này bị đảo ngược, có nghĩa là khi áp lực trong bàng quang lớn hơn áp lực trong niệu đạo.
CÁC LOẠI TIỂU KHÔNG KIỂM SOÁT
Tiểu không kiểm soát ngoài niệu đạo
Đây là loại tiểu không kiểm soát liên tục, thường xuyên, không kèm theo một cảm giác muốn đi tiểu hay một gắng sức thể lực vật lý nào mà nguyên nhân có thể là có một sự rò rỉ nước tiểu qua một đường bất thường giữa hệ niệu và môi trường bên ngoài. Thể này là tiểu không kiểm soát toàn thể, liên tục, thường xuyên, hay tiểu không kiểm soát ngoài niệu đạo. Tiểu không kiểm soát ngoài niệu đạo thấy trong các trường hợp dò niệu (như dò bàng quang hay niệu quản vào âm đạo) do biến chứng của các phẫu thuật phụ khoa hay do niệu quản cắm lạc chỗ (đôi khi thấy ở trẻ gái).
Tiểu không kiểm soát qua niệu đạo
Tiểu không kiểm soát qua niệu đạo rất thường gặp, khác với thể ở trên, trong trường hợp này, nước tiểu chảy ra từ lỗ niệu đạo một cách không tự chủ. Tiểu không kiểm soát qua niệu đạo được chia làm nhiều loại khác nhau theo bảng dưới đây:
Phân loại các tiểu không kiểm soát qua niệu đạo
- Tiểu không kiểm soát khi gắng sức.
º Yếu hệ thống chống đỡ.
º Khiếm khuyết nội tại cơ thắt.
- Tiểu không kiểm soát do bàng quang tăng hoạt.
- Tiểu không kiểm soát hỗn hợp.
- Tiểu không kiểm soát do tràn đầy.
- Các thể khác:
º Tiểu dầm
º Tiểu không kiểm soát chức năng.
º Tiểu không kiểm soát sau đi tiểu.
Tiểu không kiểm soát khi gắng sức
Tiểu không kiểm soát xảy ra khi có một gắng sức thể lực (ho, ợ hơi, vận động thể lực, thay đổi tư thế …). Gắng sức thường kèm theo gia tăng áp lực trong bụng khiến áp lực trong bàng quang vượt lớn hơn kháng lực niệu đạo. Có hai yếu tố giải thích hiện tượng này: yếu hệ thống chống đỡ ở niệu đạo và khiếm khuyết nội tại cơ thắt.
Yếu hệ thống chống đỡ
Theo lý thuyết “võng” (hamac), tiểu không kiểm soát xảy ra do áp lực trong bụng không được truyền một cách thích hợp xuống đoạn niệu đạo gần, nguyên nhân chủ yếu là do yếu các cấu trúc cơ, cân cơ và dây chằng giữ nhiệm vụ chống đỡ đáy bàng quang và niệu đạo. Các cấu trúc này được cấu tạo chủ yếu bởi cơ nâng hậu môn và cân cơ đáy chậu (gắn vào cân cơ nâng hậu môn). Khi các cấu trúc này còn vững chắc, chúng sẽ đối kháng lại sự tăng áp lực trong ổ bụng giúp cho niệu đạo bị áp sát vào hệ chống đỡ vững chắc ngay ở phía sau. Khi hệ thống này bị yếu sẽ tạo một vùng thoát vị biểu hiện bằng sự lỏng lẻo ở mặt trước âm đạo và gây sa bàng quang – niệu đạo. Quan sát của Mostwin và cộng sự bổ túc thêm cho các lý thuyết này. Dùng cộng hưởng từ (MRI) các tác giả này đã chứng minh là nơi phụ nữ bị tiểu không kiểm soát, vào lúc gắng sức thể lực, thành sau niệu đạo gần tách xa khỏi thành trước (được giữ yên vị trí nhờ dây chằng mu – niệu đạo). Như vậy, suốt trong lúc gắng sức, thành sau di chuyển nhiều hơn thành trước làm niệu đạo mở ra có dạng hình phễu và gây tiểu không kiểm soát.
Cần nhớ là trong số các cơ chế sinh bệnh học gây tiểu không kiểm soát khi gắng sức, các tổn thương thần kinh cũng có thể ảnh hưởng đến sàn chậu. Người ta đã ghi nhận được những điện thế hoạt động của hệ cơ tầng sinh môn đã bị cắt các dây thần kinh chi phối ở phụ nữ bị tiểu không kiểm soát khi gắng sức, khi so sánh với những phụ nữ cùng lứa tuổi, cùng số lượng con nhưng tự chủ đi tiểu. Người ta cũng đã chứng minh thời gian tiềm ẩn dọc theo dây thần kinh thẹn ở phụ nữ bị tiểu không kiểm soát kéo dài so với các phụ nữ tự chủ đi tiểu. Chính sự sinh đẻ qua đường âm đạo (đặc biệt ở phụ nữ sinh đẻ nhiều), sinh đẻ dùng forceps, thời gian chuyển dạ giai đoạn hai kéo dài, rách tầng sinh môn độ 3 và những bé có trọng lượng lớn là những nguyên nhân gây tổn thương thần kinh vùng chậu. Rất có thể tổn thương thần kinh đã góp phần gây yếu sàn chậu, gây khiếm khuyết cơ thắt niệu đạo và như vậy tạo điều kiện thuận lợi gây tiểu không kiểm soát.
Khiếm khuyết nội tại cơ thắt
Thể tiểu không kiểm soát đặc biệt này là do sự khiếm khuyết nhiều hay ít trong hoạt động của cơ thắt niệu đạo: niệu đạo biến thành một ống xơ, cứng nhiều hay ít. Ngay cả khi hệ chống đỡ phía sau của niệu đạo vẫn còn vững chắc, niệu đạo bị cứng sẽ làm cho niệu đạo không ép sát được vào hệ thống chống đỡ này.
Nguyên nhân xơ cứng hay mất trương lực niệu đạo có thể rất nhiều như: thần kinh, phẫu thuật vùng chậu (cắt tử cung qua ngả bụng), cắt trực tràng qua ngả bụng–tầng sinh môn, loạn sản tủy, phẫu thuật điều trị sa niệu đạo–bàng quang nhất là qua ngả âm đạo.
Tiểu không kiểm soát do bàng quang tăng hoạt
Những co bóp bàng quang thoát khỏi sự kiểm soát tự chủ (co bóp không bị ức chế) sẽ làm tăng áp lực trong bàng quang lớn hơn áp lực trong niệu đạo và gây ra tiểu không kiểm soát. Các co bóp này có thể kết hợp hoặc không kết hợp với sự giảm trương lực niệu đạo.
Có hai loại bàng quang tăng hoạt:
- Bàng quang bất ổn định: khi tăng hoạt bàng quang không có bệnh lý thần kinh kèm theo.
- Bàng quang tăng phản xạ: khi bàng quang tăng hoạt tính do hậu quả của một bệnh lý thần kinh đã được biết.
Sinh lý bệnh của bàng quang tăng hoạt tính không được biết, có hai giả thuyết được chú ý: lý thuyết do cơ (myogenic) nói đến sự kết nối bất thường giữa các tế bào cơ trơn của bàng quang tăng hoạt (sự kết nối này không thấy ở các cơ chóp bàng quang bình thường) và lý thuyết do “thần kinh”(neurogenic) cho rằng bàng quang tăng hoạt là hậu quả của sự tăng hoạt động các sợi thần kinh du nhập (afferent).
Một thể bàng quang tăng hoạt khác cũng cần chú ý vì người ta gặp thể này ở khoảng 30% người lớn tuổi bị tiểu không kiểm soát và 25% những người bị chấn thương tủy sống ở vùng phía trên xương thiêng. Đây là thể mà Resnick và Yalla gọi là bàng quang tăng hoạt tính do khiếm khuyết tính co bóp của cơ chóp bàng quang, đây là thể bàng quang tăng hoạt tính mà bệnh nhân luôn phải gắng sức để làm cạn bàng quang nhưng không phải lúc nào cũng làm được. Các triệu chứng lâm sàng gồm tiểu không kiểm soát do tiểu gấp và thể tích nước tiểu tồn dư sau đi tiểu rất lớn. Bàng quang tăng hoạt tính do khiếm khuyết tính co bóp của cơ chóp bàng quang cho bệnh cảnh rất giống với các thể tiểu không kiểm soát khác (tiểu không kiểm soát khi gắng sức, tiểu không kiểm soát do bàng quang quá đầy …) khiến dễ chẩn đoán sai và điều trị không đúng.
Tiểu không kiểm soát hỗn hợp
Trong thể này, sự hiện diện đồng thời tiểu không kiểm soát khi gắng sức và tiểu không kiểm soát do không kìm được tức bàng quang tăng hoạt. Loại tiểu không kiểm soát này thường gặp nhất trong thực tế.
Tiểu không kiểm soát do bàng quang quá đầy
Khi cảm giác muốn đi tiểu bị mất hay bị biến đổi, sẽ làm bàng quang dãn lớn từ từ (do ứ đọng nước tiểu), về lâu về dài, sẽ gây thoái hoá các tế bào cơ trơn của bàng quang. Hậu quả là cơ chóp bàng quang sẽ giảm hay không co bóp được nữa khiến nước tiểu tồn dư sau đi tiểu rất lớn, thường lớn hơn 100ml. Có đến 70% bệnh nhân tiểu đường có sự nhận cảm bản thể (proprioception) bị biến đổi và 15% có bàng quang vô năng (không co bóp). Trong trường hợp bàng quang bị dãn mãn tính này, áp lực trong bàng quang luôn luôn cao hơn bình thường và tống xuất nước tiểu chỉ thực hiện khi bàng quang quá đầy.
Ở phụ nữ, sự tăng nhẹ áp lực trong ổ bụng có thể dễ dàng vượt lớn hơn áp lực trong niệu đạo và vì vậy dễ gây rỉ nước tiểu ra ngoài. Tiểu không kiểm soát không thường xuyên cũng có thể xảy ra vì bàng quang đã quá căng dãn với các co bóp không bị ức chế. Đây là cơ chế sinh lý bệnh thường gây tiểu không kiểm soát ở nam bị phì đại tiền liệt tuyến nặng và bị bí tiểu mãn tính.
Tóm lại, trong trường hợp này, bàng quang có một dung tích rất lớn, thành mỏng và tăng tính thư dãn (compliance).
Ngược lại, có một số bệnh như: bế tắc dưới bàng quang mãn tính, viêm bàng quang do tia xạ, lao bàng quang, viêm mô kẽ bàng quang có thể làm bàng quang trở nên nhỏ, xơ hoá và không co bóp được, trong đó các tế bào cơ trơn bàng quang đã bị thay thế hoàn toàn bằng mô xơ. Bàng quang bị mất hoàn toàn tính thư dãn, chỉ một sự tăng nhẹ thể tích nước tiểu sẽ gây tăng tương ứng áp lực trong bàng quang và một phần nước tiểu bị tống ra do bàng quang đã bị quá đầy. Như vậy, trong trường hợp này, bàng quang có dung tích rất nhỏ, thành dầy, xơ hoá và tính thư giãn bị giảm nặng.
Trong cả hai trường hợp, vì vẫn còn tồn đọng nước tiểu sau khi đi tiểu nên áp lực trong bàng quang luôn luôn lớn hơn bình thường.
CÁC THỂ TIỂU KHÔNG KIỂM SOÁT QUA NIỆU ĐẠO KHÁC
Một số thể tiểu không kiểm soát, đôi khi gây rất khó chịu, nhưng lại không có bất thường nào của bàng quang và các cơ thắt.
Tiểu dầm
Thể này đặc biệt hay gặp ở trẻ em đặc trưng bằng sự tống xuất nước tiểu xảy ra trong lúc đang ngủ. Tiểu dầm được gọi là nguyên phát khi biểu hiện liên tục từ lúc sinh và thứ phát khi tái xuất hiện sau một thời gian tiểu đêm có kiểm soát bình thường. Tiểu dầm có thể gây ra do sự chậm trưởng thành của hệ thần kinh trung ương và chậm phát triển các cơ chế bình thường ức chế tính co bóp của bàng quang.
Trong số các lý thuyết giải thích có lý thuyết về dung tích bàng quang bị giảm và do đó làm tăng cao số lần đi tiểu, tỉ lệ khỏi tự nhiên cao và thường ghi nhận có tiền căn gia đình.
Tiểu dầm còn có thể do bài tiết bất thường vasopressin từ các tế bào của tuyến não thùy. Khi sự bài tiết này không theo chu kỳ sinh học ngày đêm, nó có thể làm nước tiểu được sản xuất trong đêm bằng hay lớn hơn lượng nước tiểu được sản xuất trong ngày, vượt quá dung tích bàng quang của trẻ và gây tiểu không kiểm soát.
Tiểu không kiểm soát chức năng
Còn được gọi là tiểu không kiểm soát theo tình huống, trong đó bàng quang, niệu đạo hoạt động bình thường nhưng tiểu không kiểm soát là hậu quả của mất sự tự chủ và tổn thương nhận thức. Thể tiểu không kiểm soát này đặc biệt thường gặp trong lão khoa. Trong nghiên cứu của Vellas và cộng sự, trong số những người lớn tuổi vẫn còn tự chủ về phương diện thể lực, 31% có tiểu không kiểm soát. Tỉ lệ này tăng lên 42% ở những người phải dùng gậy hay xe đẩy để di chuyển và đạt đến 84% ở những người phải nhờ đến người khác để đi vệ sinh.
Tiểu không kiểm soát sau khi đi tiểu
Lâm sàng điển hình của thể này là tiểu không kiểm soát xảy ra ngay tức khắc hay vài phút sau khi đã đi tiểu xong; sau khi đã bị một lần tiểu không kiểm soát này, bệnh nhân sẽ không bị lại cho đến lần đi tiểu kế. Thể này thường gặp ở phái nam hơn, do sự đọng nước tiểu trong niệu đạo hành vì khiếm khuyết của cơ hành–hang; hiếm hơn nhiều, liên quan đến túi thừa niệu đạo hành. Các cơ hành-hang bao quanh niệu đạo hành và sự co bóp của chúng giúp tống xuất nước tiểu từ đoạn niệu đạo này.
Ở phụ nữ, hiện tượng này có thể do túi thừa niệu đạo (được đổ đầy nước tiểu khi đi tiểu) và tống xuất ra ở giai đoạn sau đi tiểu hay do nước tiểu đổ vào âm đạo trong lúc đi tiểu và sau đó nước tiểu được âm đạo tống xuất ra.
TÀI LIỆU THAM KHẢO
1. Abrams P. et al(1998): The standardization ofd terminology of lower urinary tract function, Scand J Urol Nephrol; 114(suppl): 5-19.
2. Amarenco G.(2000): Explorations urodynamiques et troubles de la miction, Vidéothèque Jacques Logeais, France.
3. Delancey J.O.(1994): Structural support of the urethra as it relates to stress urinary incontinence: the hammock hypothesis; Am J Obstet Gynecol, 170:1713-1720.
4.
5. Dmochowski(2006): Management of overactive bladder: advances & controversies, CME Course, AUA Atlanta 2006.
6. Kreder Jr(2006): Stress urinary incontinence: The consevative management, CME Course, AUA Atlanta 2006.
7. Mostwin J.L et al(1995): Radiography, sonography and magnetic resonance imaging for stress incontinence. Contributions, uses and limitations; Urol Clin N Am, 22:539-549.
8. Payne(2006): Treatment of overactive and painful bladder syndrome, CME Course, AUA Atlanta 2006.
9. Resnick N.M., Yalla S.V.(1997): Detrusor hyperactivity with impaired contractile function: un unrecognized but common cause of incontinenced in elderly patients; JAMA, 257: 3076-3081.
10. Staskin(2006): Advances in female urology, CME Course, AUA Atlanta 2006.
11. Vellas B., Sedeuilh M., Albarède J.L.(1998): Dans Med Bull, 8(suppl), 8: 5-9.
12. Walsh P.C., Retik A.B., Vaughan E.D., and Wein A.J.(2002);
13. Wilson L. et al(1998): Societal cost of urinary incontinence: Research issues an opportunities(Sponsored by National Institut of Diabetes and Digestive and Kidney diseases)
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Hội Nội tiết Sinh sản và Vô sinh TP. Hồ Chí Minh (HOSREM) sẽ ...
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...








